特定健診・特定保健指導について
特定健診とはメタボリックシンドロームに着目し、保健指導の対象者となるかどうかを判断するための健診です。この健診結果により、保健指導が必要とされた方に専門スタッフ(医師、保健師、管理栄養士など)によってサポートが行われます。
特定健診の流れ

- ご案内
対象となる被扶養者全員に、受診券をお送りします。

- 予約
特定健診のご案内が届いたら、健診機関に直接連絡し、健診日を予約してください。
(こちらもご覧ください → 健診実施機関をご覧になるには )

- 受診
健診実施機関で健診を受けてください。受診券と保険証を忘れずに。

- 結果通知
メタボリックシンドロームの判定を含む結果を通知します。

- 特定保健指導の実施
判定結果をもとに、必要な方へ特定保健指導を行ないます。
特定健診の内容は
医療機関で健診を受けます。内臓脂肪の蓄積を調べるための「腹囲」や「BMI 測定」のほか、「血圧」「血糖」「血中脂質」「肝機能」などメタボリックシンドロームなどの進行をチェックする項目を検査します。また、「問診」では喫煙歴など生活習慣などに関する質問があります。
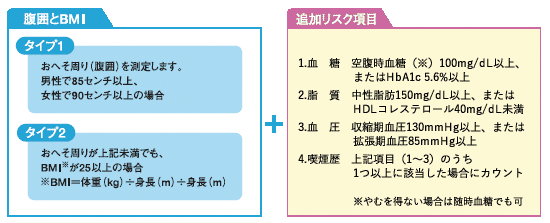
判定と結果通知
検査や問診結果などから、生活習慣病などのリスク要因の数や年齢などを総合して、生活改善の必要性レベルが判定され、3つのグループに分けられて結果通知が行われます。

![]()
血糖、脂質、血圧に関して薬剤治療を受けている場合
リスクありとカウントされます。しかし、服薬中の人は継続的に医療機関を受診しているため、保健指導の対象とはなりません。ただし、主治医の依頼・了解のもとに必要に応じて保健指導を行うこともあります。
65際以上75歳未満の人
「積極的支援」の対象となった場合も、「動機付け支援」となります。
特定保健指導
「動機付け支援」「積極的支援」と判定された人は、生活改善の実践と検査値改善を目指して、保健師や管理栄養士、医師などから保健指導を受けます。「情報提供」は受診した人全員に行われます。
※保健指導の対象となる方には、指導の受け方や時期など順次ご案内します。
| 情報提供と 判定された人 |
今はメタボリックシンドロームのリスクが少ない人ですが、健診結果から現在の健康状態を把握し、健康的な生活を送るための生活習慣の見直しや改善のきっかけとなる情報が提供されますので有効に活用してください。 |
|---|---|
| 動機付け支援と 判定された人 |
メタボリックシンドロームのリスクが出現しはじめた人です。自分の生活習慣の改善点に気づき、自分で目標を設定して、それを行動に移すために必要なサポートが受けられます。原則1回の保健指導が行われます。 |
| 積極的支援と 判定された人 |
メタボリックシンドロームのリスクが重なっている人です。3〜6か月間、積極的に保健指導が行われます。健診の判定を改善するために、実践できる目標を自分で選択して、継続的に実行するために必要なサポートが受けられます。 |


